Aider un patient à avancer en une seule séance — mythe ou réalité clinique ?
Par Linda Kempe · Psychologue clinicienne, Psychothérapeute, Superviseure TCC/ACT · Doctorante, Université Côte d’Azur
Vous n’avez que 25 minutes. Le patient en face de vous souffre. Vous connaissez l’ACT — mais pouvez-vous vraiment faire quelque chose d’utile en si peu de temps ? La réponse est oui, et elle repose sur un modèle structuré, transmissible et scientifiquement étayé : le Focused ACT (FACT). Cet article vous explique pourquoi l’ACT est structurellement taillée pour la brièveté. Puis, il. vous guide, étape par étape, à travers l’entretien FACT, illustré par une vignette clinique.
1. Pourquoi l’ACT est structurellement adaptée aux interventions brèves
L’idée qu’une thérapie doit nécessairement être longue pour être efficace est une croyance tenace dans la culture clinique. Elle résiste pourtant mal à l’examen des données. En effet, la modalité de soin psychologique la plus fréquente en population réelle, c’est une seule consultation. En France, les données du dispositif Mon Soutien Psy (2025) montrent que le nombre moyen de séances effectuées s’établit à 4,8 séances sur les 12 autorisées, et qu’un patient sur cinq seulement complète l’intégralité du parcours prévu.
Les patients ne s’arrêtent pas parce qu’ils ont abandonné leur thérapie — ils s’arrêtent parce qu’ils vont suffisamment mieux. Le concept de Good Enough Level (Barkham et al., 2006) résume ce phénomène : chaque individu régule la durée de son engagement thérapeutique en fonction du changement perçu. Ce n’est pas le nombre de séances qui détermine l’efficacité, c’est la vitesse à laquelle le changement survient.
« Les patients ne s’améliorent pas parce qu’ils ont plus de séances ; ils ont plus de séances parce qu’ils s’améliorent moins vite. »
À cela s’ajoute le phénomène de gains soudains (sudden gains, Tang & DeRubeis, 1999) : des améliorations massives et stables survenant entre deux séances consécutives, qui rendent compte de 50 à 65 % de l’amélioration totale chez les patients qui en bénéficient. Ces gains surviennent après une séance comportementalement puissante, un insight cognitif ou un réalignement fort avec les valeurs du patient — autant d’ingrédients que l’ACT peut activer dès le premier entretien.
Quatre raisons structurelles
🎯
Transdiagnostique
Un seul cadre pour l’anxiété, la dépression, la douleur chronique, le sevrage… Pas besoin de changer de modèle selon le motif de consultation.
⚡
Orientation action rapide
L’ACT cible des processus comportementaux (évitement, fusion, inaction) directement observables et modifiables dès la première séance.
🧭
Valeurs comme moteur
Clarifier ce qui compte vraiment pour le patient active une motivation intrinsèque puissante, indépendamment de la réduction des symptômes.
Enfin, l’ACT repose sur un modèle contextualiste qui déplace la cible thérapeutique : au lieu de chercher à éliminer les symptômes, on vise à augmenter la flexibilité psychologique — la capacité à agir en accord avec ses valeurs même en présence d’expériences internes difficiles. Ce glissement de paradigme est précieux en contexte bref, car il évite l’impasse de la réduction symptomatique complète comme condition préalable à toute avancée.
💡En pratique : le modèle contextualiste permet au clinicien de reformuler rapidement n’importe quel motif de consultation en processus travaillables — évitement expérientiel, fusion cognitive, perte de contact avec les valeurs — sans avoir besoin d’un bilan diagnostique exhaustif préalable.
2. Le modèle Focused ACT (FACT)
Développé par Strosahl, Robinson & Gustavsson (2012). La Focused ACT est une déclinaison de l’ACT conçue spécifiquement pour les contextes à forte contrainte temporelle : soins primaires, services d’urgence, dispositifs à ressources limitées, écoles, maisons de santé pluriprofessionnelles. Il repose sur trois principes fondateurs :
- De petits changements peuvent produire de grands effets. FACT mise sur des ajustements comportementaux immédiats capables de réorienter rapidement la trajectoire du patient.
- Identifier le plus petit changement faisable ici et maintenant. Le rôle du thérapeute est de repérer l’action concrète, réaliste et engageante que le patient peut mettre en œuvre dès la sortie de séance.
- Les individus peuvent changer lorsqu’ils disposent des bons outils. FACT vise à renforcer les compétences de flexibilité — défusion, ouverture, action guidée par les valeurs — pour rendre le changement accessible.
Le format est explicitement bref : séances individuelles de 20 à 30 minutes, en 1 à 4 séances maximum. Chaque séance est conçue comme potentiellement unique. Ce que Strosahl et al. nomment le one-session mindset. Le thérapeute entre dans chaque entretien avec l’intention d’y déposer quelque chose d’utile et de suffisant. Sans supposer qu’une prochaine séance viendra compléter le travail.
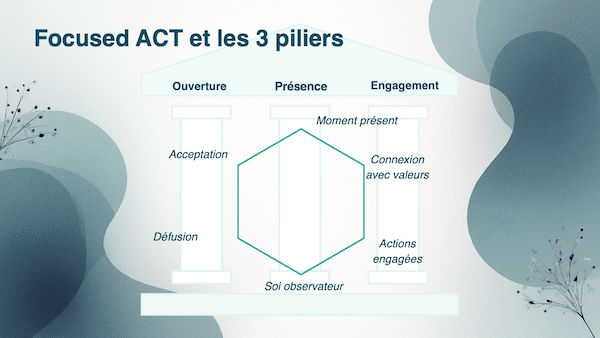
FACT s’articule autour des trois piliers de la flexibilité psychologique — Ouverture, Présence, Engagement — et sélectionne, pour chaque séance, le pilier le plus pertinent pour ce patient, à ce moment précis.
3. L’entretien FACT : guide étape par étape
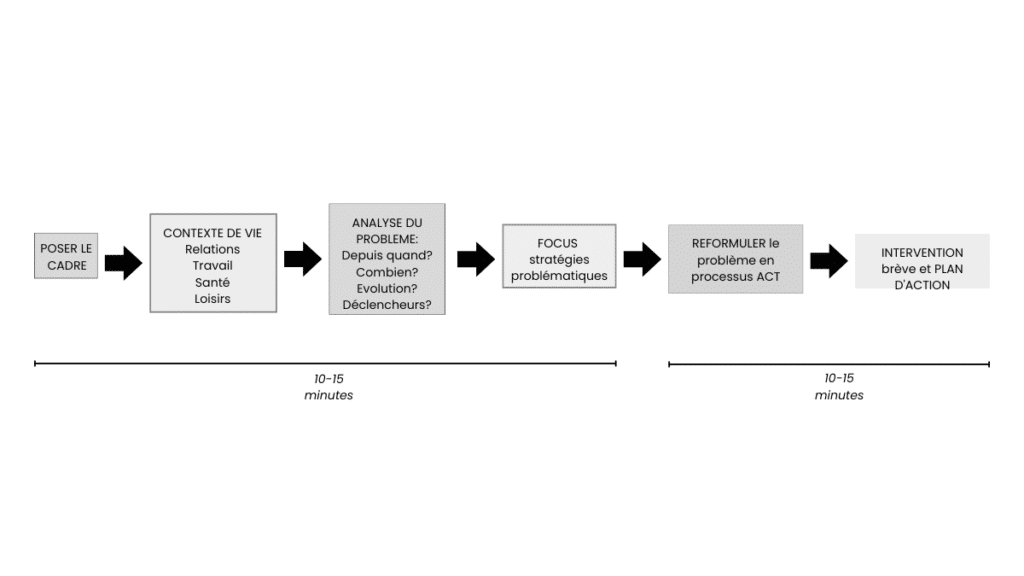
L’entretien FACT est organisé en cinq étapes distinctes, réparties sur les 20 à 30 minutes de la séance. Les deux premières étapes (contexte de vie & analyse du problème) occupent 10 à 15 minutes ; les trois suivantes (reformulation, identification des stratégies problématiques, intervention et plan d’action) s’inscrivent dans les 10 à 15 minutes restantes. A la fin des explications sur chaque étape vous allez trouver une vignette clinique complète.
🩺 Vignette clinique
Mme B., 32 ans — PPPD et évitement des sensations corporelles
Mme B. est adressée par son neurologue pour un accompagnement psychologique suite à un diagnostic de PPPD (Persistent Postural-Perceptual Dizziness). Elle consulte pour des vertiges persistants, une forte gêne fonctionnelle au quotidien et une tendance marquée à lutter contre les sensations corporelles inconfortables.
1 Poser le cadre
⏱ 2–3 min · En ouverture
Clarifiez d’emblée la nature de l’entretien : 20 à 30 minutes, 1 à 3 séances au maximum, visant un changement concret et immédiat. Indiquez que l’objectif est d’améliorer la qualité de vie, de donner plus de sens aux actions et d’aider la personne à avancer malgré les difficultés — et non d’attendre qu’elles disparaissent. Précisez que chaque séance peut être suffisante, mais que des séances supplémentaires restent possibles si besoin.
Ce cadrage protège le patient d’une attente implicite de traitement long et oriente immédiatement l’alliance vers l’action plutôt que vers la catharsis.
2 Explorer le contexte de vie Love, Work, Play, Health
⏱ 5–7 min · Début de séance
Avant d’entrer dans le problème ciblé, réalisez un tour rapide des quatre domaines de vie. Cette cartographie sert deux fonctions : repérer les domaines où la souffrance se diffuse, et identifier les ressources et les valeurs sur lesquelles appuyer le changement.
- Relations (Love) : relations amoureuses, amicales, familiales — satisfaction perçue.
- Travail / Études (Work) : situation professionnelle ou scolaire, niveau de satisfaction.
- Loisirs (Play) : activités plaisantes, hobbies, moments de récupération.
- Santé et hygiène de vie (Health) : sommeil, activité physique, alimentation, consommation de substances.
Une question par domaine suffit généralement. Ce balayage révèle souvent le domaine le plus chargé et guide le choix du problème ciblé à l’étape suivante.
3 Analyse fonctionnelle du problème
⏱ 5–7 min · Cœur du premier bloc
Choisissez un seul problème ciblé — le plus saillant ou le plus coûteux pour le patient. Explorez sa fréquence, sa durée, son intensité, son évolution dans le temps, et les facteurs déclencheurs et contextuels. Demandez : depuis quand ? dans quelles situations ? qui est présent ? qu’est-ce qui précède ou suit ?
Cette étape est délibérément courte. L’objectif n’est pas une analyse exhaustive, mais de recueillir les éléments suffisants pour une reformulation en termes de processus ACT.
Lors du balayage Love / Work / Play / Health, il apparaît qu’elle a réduit progressivement ses sorties, ses activités sportives et ses rencontres amicales pour éviter les situations susceptibles de déclencher les vertiges. Sur l’échelle de satisfaction des domaines de vie, tous les domaines sauf le travail sont évalués en dessous de 5/10.
L’analyse du problème révèle un pattern classique d’évitement expérientiel : les stratégies de contrôle des sensations (rester assise, éviter les transports, se surveiller en permanence) maintiennent et amplifient l’hypervigilance intéroceptive, au prix d’un rétrécissement progressif de l’espace de vie.
4 Identifier les stratégies problématiques & reformuler en processus ACT
⏱ 5–7 min · Pivot de la séance
Repérez les comportements de lutte — ce que le patient fait pour aller mieux ou ne plus souffrir : éviter, contrôler, fuir, se distraire, se rassurer. Introduisez ensuite le désespoir créatif : aidez le patient à voir que ces stratégies, malgré leur intention protectrice, n’apportent pas le résultat espéré — elles entretiennent et souvent amplifient la souffrance, tout en l’éloignant de ce qui compte vraiment pour lui.
La reformulation en termes de processus ACT est le moment charnière de l’entretien : elle permet au patient de comprendre son expérience non plus comme un trouble à éliminer, mais comme un ensemble de processus psychologiques observables et modifiables. Voici quelques exemples de reformulations :
Exemple Attaques de panique
Patient « Je n’arrive plus à sortir de chez moi, j’ai trop peur de faire une crise de panique. »
Reformulation ACT « On a comme l’impression que votre esprit cherche à vous protéger de ce qui est extrêmement inconfortable — c’est-à-dire, la panique — mais les stratégies que vous mettez en œuvre — éviter de sortir et essayer de contrôler vos sensations — sont bizarrement en train de restreindre votre vie. En fait, on dirait qu’en voulant vous protéger, vous vous privez des personnes et des activités qui sont pourtant importantes pour vous. »
Exemple Arrêt du tabac
Patient « J’aimerais arrêter de fumer, mais c’est plus fort que moi. Quand je rentre le soir, je me dis que je mérite bien un moment tranquille. »
Reformulation ACT « On dirait que fumer est devenu une manière de soulager ce que vous ressentez après une journée difficile. Et il est vrai qu’à court terme, ça soulage, mais à long terme, ça vous éloigne d’une vie qui a du sens. Je vous propose d’explorer d’autres façons de retrouver du calme et d’apaiser la tension — peut-être avec des stratégies nouvelles dont vous pourriez être fier. »
Exemple Affirmation de soi
Patient « Avec mes amis, je préfère me taire, sinon ça finit mal. »
Reformulation ACT « On dirait que vous évitez les conversations inconfortables pour préserver la paix, mais sans le vouloir, vous vous éloignez en même temps de la relation que vous souhaiteriez avoir. Et peut-être qu’en voulant préserver la paix entre vous, vous perdez la paix à l’intérieur de vous. On pourrait explorer comment construire des relations qui ont du sens pour vous, au service de vos valeurs de complicité et de respect. »
Pour Mme B., la reformulation met en lumière comment la lutte contre les vertiges — bien intentionnée — crée un cercle vicieux : l’évitement renforce l’hypervigilance, qui amplifie les sensations, qui alimente l’évitement. L’objectif ne sera pas d’éliminer les vertiges, mais de réduire la lutte contre eux pour permettre à Mme B. de retrouver les domaines de vie qui comptent pour elle.
5 Intervention brève et plan d’action
⏱ 5–7 min · Clôture de séance
Choisissez un des trois piliers (Ouverture / Présence / Engagement) et proposez un exercice bref ciblant le processus identifié, suivi d’un plan d’action concret — un nouveau comportement que le patient peut tester dès la sortie de séance. L’action doit être précise, réaliste et en accord avec les valeurs du patient.
Évaluez ensuite la confiance du patient : « Sur une échelle de 0 à 10, à quel point vous sentez-vous confiant pour le faire ? ». Si le score est inférieur à 7, ajustez le comportement — plus petit, plus précis, plus soutenant — jusqu’à obtenir une confiance suffisante. Précisez également un horizon temporel : « Combien de temps nécessaire pour tester ce nouveau comportement ? »
Clôturez la séance en vérifiant son utilité perçue : « Sur une échelle de 0 à 10, à quel point avez-vous trouvé notre séance aidante ? » Ce retour immédiat vous fournit une mesure de l’alliance et de l’utilité, et ancre la séance dans l’expérience concrète du patient.
Pour Mme B., après avoir travaillé sur le désespoir créatif autour des stratégies d’évitement, l’action engagée pourrait être de réaliser une sortie courte (20 minutes, à pied, dans un espace connu) sans surveiller ses sensations — non pour tester si les vertiges surviennent, mais pour retrouver contact avec un domaine de vie valorisé : la connexion avec l’extérieur et la liberté de mouvement.
🧭
À retenir : la structure FACT n’est pas un script rigide — c’est un fil directeur qui assure que les éléments clés (contexte de vie, problème fonctionnel, reformulation ACT, plan d’action valorisé) sont abordés dans le temps imparti. C’est ce cadre qui libère le clinicien pour être pleinement présent au patient.
4. Pour aller plus loin : ressources essentielles
Le modèle FACT est accessible, transmissible et adossé à un manuel de référence. Voici les ressources les plus directement utiles pour intégrer cette approche dans votre pratique.
14 – 15 Juillet 2026 Workshop FACT à Lyon — avec Kirk Strosahl, Patricia Robinson & Thomas Gustavsson
Une opportunité exceptionnelle de vous former directement avec les trois co-auteurs du manuel FACT. Deux jours d’apprentissage expérientiel, de supervision en direct et d’échanges cliniques approfondis. Que vous débutiez avec l’ACT ou que vous ayez déjà une pratique établie, ce workshop vous offrira des outils immédiatement applicables. S’inscrire au workshop →
En conclusion
Le FACT n’est pas une version appauvrie de l’ACT. C’est une adaptation rigoureuse, conçue pour respecter à la fois les contraintes réelles du terrain clinique et la complexité de la souffrance humaine. Il repose sur l’idée que chaque séance peut être décisive — non parce qu’elle résout tout, mais parce qu’elle peut amorcer un changement de trajectoire.
Dans un système de soins où la grande majorité des patients ne dépassent pas cinq séances, apprendre à faire quelque chose d’utile en une seule rencontre n’est pas un luxe — c’est une compétence clinique fondamentale. Le modèle FACT vous donne le cadre pour y parvenir.
« Fournir des soins à beaucoup plutôt que beaucoup de soins à quelques-uns. » — Principe fondateur du modèle FACT (Strosahl et al., 2012)
Linda Kempe est psychologue clinicienne, psychothérapeute et superviseure TCC/ACT. Elle est doctorante à l’Université Côte d’Azur, où ses travaux portent sur les modérateurs et médiateurs des interventions brèves basées sur l’ACT. Elle est chargée de cours à l’Université de Nîmes et à l’Université Côte d’Azur, et intervient en formation professionnelle via Psylink Formations.


